Perlemakan hati
| Perlemakan hati | |
|---|---|
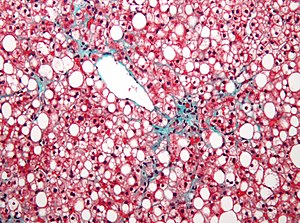 | |
| Mikrograf menunjukkan perlemakan hati (steatosis makrovesikular), seperti tampak pada perlemakan hati non-alkohol. Pewarnaan trikrom. | |
| Informasi umum | |
| Nama lain | Steatosis hepatik |
| Spesialisasi | Gastroenterologi |
| Tipe | Perlemakan hati non alcohol (NAFLD), penyakit hati alcoholik |
| Penyebab | Alkohol, diabetes, obesitas |
| Aspek klinis | |
| Gejala dan tanda | Tidak ada, lelah, nyeri di perut kanan atas |
| Komplikasi | Sirosis, kanker hati, varises esofageal |
| Diagnosis | Berdasarkan riwayat medis didukung pemeriksaan darah, pencitraan medis, biopsi hati |
| Kondisi serupa | Hepatitis virus, Penyakit Wilson, kolangitis sklerosis primer |
| Perawatan | Hentikan minum alkohol, kurangi berat badan |
| Prognosis | Baik jika ditangani dini |
| Prevalensi | NAFLD: 30% (negara barat) ALD: >90% peminum berat |
Perlemakan hati adalah penumpukan trigliserida dan lemak lain di dalam sel hati. Jumlah asam lemak di hati bergantung pada keseimbangan antara proses pengiriman dan pembuangan. Pada beberapa pasien, perlemakan hati dapat disertai dengan peradangan hati dan kematian sel hati (steatohepatitis). Mekanisme patofisiologis yang mungkin untuk terjadinya perlemakan hati yaitu penurunan oksidasi beta asam lemak mitokondria, peningkatan sintesis asam lemak endogen atau peningkatan pengiriman asam lemak ke hati, dan kurangnya penggabungan atau pengeluaran trigliserida dalam bentuk lipoprotein densitas sangat rendah (VLDL).[1]
Tidak ada jalur tunggal sebab dan akibat yang telah ditemukan. Namun, beberapa penelitian menunjukkan tingkat aktivasi jalur Hedgehog yang lebih tinggi pada pasien dengan penyakit hati berlemak paling lanjut. Tripodi et al melaporkan bahwa pada penyakit hati berlemak nonalkohol (NAFLD), ketidakseimbangan prokoagulan berkembang dari steatosis menjadi sirosis metabolik, yang mungkin disebabkan oleh peningkatan faktor VIII dan penurunan protein C. Para peneliti berspekulasi bahwa ketidakseimbangan ini dapat berperan dalam risiko penyakit kardiovaskular dan fibrosis hati, kondisi yang umumnya terkait dengan NAFLD.[1]
Penyebab
Keadaan yang paling sering dikaitkan dengan perlemakan hati adalah sindrom metabolik. Hal ini termasuk kelainan seperti diabetes tipe II, obesitas, dan hipertrigliseridemia.
Faktor lain, seperti obat-obatan (misalnya, amiodaron, tamoksifen, metotreksat), alkohol, kelainan metabolik (misalnya, galaktosemia, penyakit penyimpanan glikogen, homosistinuria, dan tirosinemia), status gizi (misalnya, kelebihan gizi, malnutrisi parah, nutrisi parenteral total [TPN ], atau diet lapar), atau masalah kesehatan lainnya (misalnya, celiac sprue dan penyakit Wilson) dapat menyebabkan perlemakan hati. Ada laporan keluarga dengan berat badan rendah dengan steatohepatitis nonalkohol (NASH). Berat badan lahir rendah dan tinggi tampaknya tidak hanya meningkatkan risiko perkembangan NAFLD pediatrik tetapi juga meningkatkan risiko penyakit yang lebih parah. Jenis kelamin pria juga dapat menjadi faktor risiko, tetapi hal ini tetap kontroversial.[1]
Jenis
Penyakit perlemakan hati secara umum terbagi dua, yaitu perlemakan hati alkoholik dan perlemakan hati non-alkohol.
Perlemakan hati non-alkohol
Penyakit perlemakan hati non-alkohol mencakup spektrum penyakit hati mulai dari steatosis hingga steatohepatitis nonalkohol (NASH) dan sirosis. Menurut American Association for the Study of Liver Diseases, penyakit ini didefinisikan sebagai penumpukan lemak di hati yang melebihi 5% hingga 10% menurut beratnya, sebagaimana ditentukan dari persentase hepatosit sarat lemak dengan mikroskop cahaya. Steatosis yang disebabkannya biasanya bersifat makrovesikuler daripada mikrovesikuler. Konsumsi alkohol tidak boleh melebihi 14 U/minggu (20 g/hari), dan virus (hepatitis B dan C), toksik, autoimun (antibodi antinuklear dan anti-otot polos yang meningkat dengan jelas), dan penyebab steatosis lainnya (penyakit Wilson, hipobetalipoproteinemia) harus disingkirkan.[2]
Rujukan
- ^ a b c "Fatty Liver: Overview, Etiology, Epidemiology". 2019-11-10.
- ^ Kotronen Anna; Yki-Järvinen Hannele (2008-01-01). "Fatty Liver". Arteriosclerosis, Thrombosis, and Vascular Biology. 28 (1): 27–38. doi:10.1161/ATVBAHA.107.147538.
