Perlemakan hati: Perbedaan antara revisi
Tidak ada ringkasan suntingan Tag: Suntingan visualeditor-wikitext |
Tidak ada ringkasan suntingan Tag: Suntingan visualeditor-wikitext |
||
| Baris 58: | Baris 58: | ||
== Rujukan == |
== Rujukan == |
||
{{reflist}} |
{{reflist}} |
||
[[Kategori:Penyakit hati]] |
|||
Revisi per 23 November 2020 02.58
| Perlemakan hati | |
|---|---|
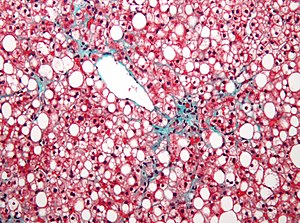 | |
| Mikrograf menunjukkan perlemakan hati (steatosis makrovesikular), seperti tampak pada perlemakan hati non-alkohol. Pewarnaan trikrom. | |
| Informasi umum | |
| Nama lain | Steatosis hepatik |
| Spesialisasi | Gastroenterologi |
| Tipe | perlemakan hati non alcohol (NAFLD), penyakit hati alkoholik |
| Penyebab | alkohol, diabetes, obesitas |
| Aspek klinis | |
| Gejala dan tanda | tidak ada, lelah, nyeri di perut kanan atas |
| Komplikasi | Sirosis, kanker hati, varises esofagus |
| Diagnosis | Berdasarkan riwayat medis didukung pemeriksaan darah, pencitraan medis, biopsi hati |
| Kondisi serupa | hepatitis virus, penyakit Wilson, kolangitis sklerosis primer |
| Perawatan | berhenti minum alkohol, kurangi berat badan |
| Prognosis | baik jika ditangani dini |
| Prevalensi | NAFLD: 30% (negara barat) ALD: >90% peminum berat |
Perlemakan hati adalah penumpukan trigliserida dan lemak lain di dalam sel hati. Jumlah asam lemak di hati bergantung pada keseimbangan antara proses pengiriman dan pembuangan. Pada beberapa pasien, perlemakan hati dapat disertai dengan peradangan hati dan kematian sel hati (steatohepatitis). Mekanisme patofisiologis yang mungkin untuk terjadinya perlemakan hati yaitu penurunan oksidasi beta asam lemak mitokondria, peningkatan sintesis asam lemak endogen atau peningkatan pengiriman asam lemak ke hati, dan kurangnya penggabungan atau pengeluaran trigliserida dalam bentuk lipoprotein densitas sangat rendah (VLDL).[1]
Tidak ada jalur tunggal sebab dan akibat yang telah ditemukan. Namun, beberapa penelitian menunjukkan tingkat aktivasi jalur Hedgehog yang lebih tinggi pada pasien dengan penyakit hati berlemak paling lanjut. Tripodi et al melaporkan bahwa pada penyakit hati berlemak nonalkohol (NAFLD), ketidakseimbangan prokoagulan berkembang dari steatosis menjadi sirosis metabolik, yang mungkin disebabkan oleh peningkatan faktor VIII dan penurunan protein C. Para peneliti berspekulasi bahwa ketidakseimbangan ini dapat berperan dalam risiko penyakit kardiovaskular dan fibrosis hati, kondisi yang umumnya terkait dengan NAFLD.[1]
Penyebab
Keadaan yang paling sering dikaitkan dengan perlemakan hati adalah sindrom metabolik. Hal ini termasuk kelainan seperti diabetes tipe II, obesitas, dan hipertrigliseridemia.
Faktor lain, seperti obat-obatan (misalnya, amiodaron, tamoksifen, metotreksat), alkohol, kelainan metabolik (misalnya, galaktosemia, penyakit penyimpanan glikogen, homosistinuria, dan tirosinemia), status gizi (misalnya, kelebihan gizi, malnutrisi parah, nutrisi parenteral total [TPN ], atau diet lapar), atau masalah kesehatan lainnya (misalnya, celiac sprue dan penyakit Wilson) dapat menyebabkan perlemakan hati. Ada laporan keluarga dengan berat badan rendah dengan steatohepatitis nonalkohol (NASH). Berat badan lahir rendah dan tinggi tampaknya tidak hanya meningkatkan risiko perkembangan NAFLD pediatrik tetapi juga meningkatkan risiko penyakit yang lebih parah. Jenis kelamin pria juga dapat menjadi faktor risiko, tetapi hal ini tetap kontroversial.[1]
Jenis

Penyakit perlemakan hati secara umum terbagi dua, yaitu perlemakan hati alkoholik dan perlemakan hati non-alkohol.
Perlemakan hati non-alkohol
Penyakit perlemakan hati non-alkohol mencakup spektrum penyakit hati mulai dari steatosis hingga steatohepatitis nonalkohol (NASH) dan sirosis. Menurut American Association for the Study of Liver Diseases, penyakit ini didefinisikan sebagai penumpukan lemak di hati yang melebihi 5% hingga 10% menurut beratnya, sebagaimana ditentukan dari persentase hepatosit sarat lemak dengan mikroskop cahaya. Steatosis yang disebabkannya biasanya bersifat makrovesikuler daripada mikrovesikuler. Konsumsi alkohol tidak boleh melebihi 14 U/minggu (20 g/hari), dan virus (hepatitis B dan C), toksin, autoimun (antibodi antinuklear dan anti-otot polos yang meningkat dengan jelas), dan penyebab steatosis lainnya (penyakit Wilson, hipobetalipoproteinemia) harus disingkirkan.[2]
Perlemakan hati alkoholik
Penyakit hati alkoholik mencakup spektrum gangguan yang dimulai dari hati berlemak, kadang-kadang berkembang menjadi hepatitis alkoholik dan berpuncak pada sirosis alkoholik, yang merupakan bentuk cedera hati yang paling parah dan tidak dapat disembuhkan terkait dengan konsumsi alkohol. Ada tiga tahap histologis penyakit hati alkoholik yaitu pertama perlemakan hati alkohol (steatosis) di mana pada tahap ini, lemak menumpuk di parenkim hati. Tahap kedua hepatitis alkoholik yaitu peradangan sel hati dan hasilnya tergantung pada tingkat keparahan kerusakan. Menghindari alkohol, dukungan nutrisi, pengobatan infeksi, dan terapi prednisolon pada kasus yang parah dapat membantu dalam pengobatan hepatitis alkoholik, tetapi kasus yang lebih parah dapat menyebabkan gagal hati. Tahap ketiga adalah sirosis alkoholik yaitu kerusakan hati yang tidak dapat disembuhkan dan menyebabkan komplikasi sirosis dan hipertensi portal.[3]
Gejala
Pasien biasanya tanpa gejala, dan perlemakan hati biasanya merupakan temuan yang tidak disengaja pada pemeriksaan pencitraan yang dilakukan untuk tujuan lain. Ketika pasien memiliki gejala, biasanya tidak spesifik, konstitusional, atau rasa tidak nyaman pada perut bagian kanan atas. Penting untuk diketahui riwayat penggunaan alkohol secara rinci, riwayat kesehatan sebelumnya, riwayat keluarga, pemakaian obat saat ini dan sebelumnya, dan penggunaan obat atau suplemen yang dijual bebas. Riwayat harus mencakup diet, aktivitas fisik, perubahan berat badan (berat badan bertambah lebih dari 18 kg dalam 2-3 tahun) dan penilaian untuk keadaan terkait seperti obesitas, hiperlipidemia, dan diabetes)[4]
Penanganan
Perlemakan hati non-alkohol
Tujuan penanganan mencakup pencegahan atau pemulihan cedera hati dan fibrosis. Percobaan yang memeriksa modalitas terapeutik menilai hasil yang mengarah pada penyakit (misalnya, penurunan tingkat enzim hati, penurunan fibrosis) tetapi belum membahas hasil yang mengarah pada pasien (misalnya, penurunan kesakitan dan kematian). Keadaan penyakit penyerta, seperti diabetes, hiperlipidemia, hipertensi, atau apnea saat tidur, harus ditangani dengan tepat. Statin tidak dikontraindikasikan pada pasien dengan penyakit hati berlemak nonalkohol, dan risiko hepatotoksisitas pada pasien ini tidak meningkat dibandingkan dengan populasi umum.[5]
Perlemakan hati alkoholik (PHA)
Landasan penanganan PHA yang paling pokok adalah pantang alkohol. Perbaikan histologi perlemakan hati dapat terjadi dalam 2 minggu setelah pantang alkohol, sedangkan minum alkohol secara terus menerus telah terbukti meningkatkan tekanan portal dan memperburuk komplikasi hipertensi portal, termasuk perdarahan varises. Sebuah penelitian meta-analisis baru-baru ini mengungkapkan bahwa kelangsungan hidup sirosis alkoholik secara keseluruhan meningkat secara signifikan setelah setidaknya 1,5 tahun pantang alkohol. Selain meningkatkan hasil kesehatan, pantang alkohol merupakan prasyarat untuk pencangkokan hati, dengan sebagian besar pusat pencangkokan memerlukan setidaknya 6 bulan pantang alkohol yang terdokumentasi sebelum mendaftar.
Malnutrisi kalori protein adalah temuan umum pada pasien PHA. Oleh karena itu, penilaian yang cermat terhadap status gizi pasien penting dan nutrisi yang tepat harus ditekankan. Mengatasi kekurangan vitamin dan mineral trace (misalnya vitamin A, vitamin D, tiamin, folat, piridoksin, dan seng) sambil mempertahankan asupan harian 1,2-1,5 g protein/kg dan 35-40 kkal/kg direkomendasikan oleh Perkumpulan Amerika untuk Penelitian Penyakit Hati (AASLD) untuk meningkatkan keseimbangan nitrogen.
Sindrom putus alkohol adalah kondisi serius yang dapat memperumit alkoholisme kronis ketika pasien tiba-tiba mengurangi atau menghentikan penggunaan alkoholnya. Dalam hari pertama setelah penghentian alkohol, peningkatan detak jantung dan tekanan darah serta iritabilitas dan hiperrefleksia dapat terjadi. Hal ini dapat berkembang selama beberapa hari ke depan menjadi komplikasi yang lebih parah, termasuk kejang dan tremens delirium. Benzodiazepin atau klometiazol biasanya digunakan untuk mengatasi penghentian alkohol, tetapi agen lain seperti gabapentin, klonidin, topiramat, dan baclofen juga digunakan untuk menghindari potensi efek samping benzodiazepin.[6]
Rujukan
- ^ a b c "Fatty Liver: Overview, Etiology, Epidemiology". 2019-11-10.
- ^ Kotronen Anna; Yki-Järvinen Hannele (2008-01-01). "Fatty Liver". Arteriosclerosis, Thrombosis, and Vascular Biology. 28 (1): 27–38. doi:10.1161/ATVBAHA.107.147538.
- ^ Patel, Roshan; Mueller, Matthew (2020). StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 31536239.
- ^ Antunes, Catiele; Azadfard, Mohammadreza; Hoilat, Gilles J.; Gupta, Mohit (2020). StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 28723021.
- ^ Wilkins, Thad; Tadkod, Altaf; Hepburn, Iryna; Schade, Robert R. (2013-07-01). "Nonalcoholic Fatty Liver Disease: Diagnosis and Management". American Family Physician. 88 (1): 35–42. ISSN 0002-838X.
- ^ Dugum, Mohannad; McCullough, Arthur (2015-06-28). "Diagnosis and Management of Alcoholic Liver Disease". Journal of Clinical and Translational Hepatology. 3 (2): 109–116. doi:10.14218/JCTH.2015.00008. ISSN 2225-0719. PMC 4548353
 . PMID 26356792.
. PMID 26356792.
