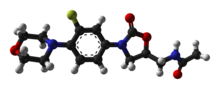
Linezolid

| |
|---|---|
| |
| Nama sistematis (IUPAC) | |
| (S)-N-({3-[3-fluoro-4-(morfolin-4-il)fenil]-2-okso-1,3-oksazolidin-5-il}metil)asetamida | |
| Data klinis | |
| Nama dagang | Zyvox, Zyvoxid, lainnya |
| AHFS/Drugs.com | monograph |
| MedlinePlus | a602004 |
| Data lisensi | US Daily Med:pranala |
| Kat. kehamilan | B3(AU) C(US) |
| Status hukum | Harus dengan resep dokter (S4) (AU) ℞-only (CA) POM (UK) ℞-only (US) |
| Rute | Infus, per oral |
| Data farmakokinetik | |
| Bioavailabilitas | ~100% (oral) |
| Ikatan protein | Rendah (31%) |
| Metabolisme | Hepatik (50–70%, tidak melibatkan CYP) |
| Waktu paruh | 3–7 jam;[1] waktu paruh lebih panjang di cairan serebrospinal dibandingkan plasma[1] |
| Ekskresi | non-ginjal, ginjal, dan feses[2] |
| Pengenal | |
| Nomor CAS | 165800-03-3 |
| Kode ATC | J01XX08 |
| PubChem | CID 441401 |
| DrugBank | DB00601 |
| ChemSpider | 390139 |
| UNII | ISQ9I6J12J |
| KEGG | D00947 |
| ChEBI | CHEBI:63607 |
| ChEMBL | CHEMBL126 |
| NIAID ChemDB | AIDSNO:070944 |
| Data kimia | |
| Rumus | C16H20FN3O4 |
| |
Linezolid merupakan antibiotik yang digunakan untuk pengobatan infeksi yang disebabkan oleh bakteri Gram-positif yang resisten terhadap antibiotik lainnya.[1][2] Linezolid aktif melawan sebagian besar bakteri Gram-positif yang menyebabkan penyakit seperti Streptokokus, Enterokokus resisten vankomisin (Vancomycin-resistant enterococcus, VRE), dan Staphylococcus aureus resisten metisilin (Methicillin-resistant Staphylococcus aureus, MRSA).[1][3] Indikasi utama dari obat ini adalah untuk infeksi pada kulit dan pneumonia, walau obat ini juga dapat digunakan untuk mengobati infeksi lainnya seperti tuberkulosis resisten multi-obat (Multi-drug-resistant tuberculosis, MDR-TB).[2][4] Obat ini diberikan melalui infus (suntikan) atau berupa tablet.[2]
Obat ini dapat digunakan oleh pasien segala umur dan pasien dengan penyakit hati atau gagal ginjal.[2] Efek samping yang umum terjadi pada penggunaan jangka pendek antara lain sakit kepala, diare, ruam, dan mual.[2] Efek samping berat yang mungkin terjadi antara lain sindrom serotonin, mielosupresi, dan peningkatan kadar laktat dalam darah. Efek samping berat tersebut terjadi terutama setelah penggunaan lebih dari dua pekan.[2][5] Jika diberikan lebih lama, maka dapat menyebabkan kerusakan saraf seperti kerusakan saraf optik permanen.[5]
Sebagai inhibitor sintesis protein, linezolid bekerja dengan menghambat proses translasi pada bakteri.[6] Hal tersebut menjadikan obat ini dapat menghentikan pertumbuhan atau membunuh bakteri.[2] Walau banyak antibiotik lain yang bekerja dengan cara serupa, mekanisme aksi pasti dari linezolid tampak berbeda karena dia menghambat proses inisiasi sintesis protein daripada menghambat di tahapan-tahapan berikutnya.[6] Hingga 2014, resistensi terhadap linezolid masih rendah.[7] Linezolid termasuk dalam antibiotik kelas oksazolidinon.[2]
Linezolid ditemukan pada pertengahan 1990-an. Obat ini mendapat persetujuan untuk dipasarkan pada tahun 2000.[8] Obat ini masuk dalam Daftar Obat Esensial Organisasi Kesehatan Dunia.[4] Organisasi Kesehatan Dunia mengklasifikasikan linezolid sebagai obat yang sangat penting.[9] Linezolid tersedia dalam bentuk obat generik di beberapa negara.[2]
Penggunaan[sunting | sunting sumber]
Indikasi utama dari linezolid adalah untuk pengobatan infeksi berat yang disebabkan oleh bakteri Gram-positif aerobik yang resisten terhadap antibiotik lainnya. Linezolid sebaiknya tidak digunakan untuk infeksi bakteri yang masih sensitif terhadap antibiotik dengan spektrum aktivitas yang lebih sempit, seperti penisilin dan sefalosporin. Linezolid dikategorikan sebagai antibiotik lini terakhir yang hanya digunakan seperlunya untuk mencegah bakteri resisten terhadap obat ini.[10][11]
Di Amerika Serikat, indikasi linezolid yang didaftarkan ke Food and Drug Administration (FDA) adalah untuk pengobatan infeksi Enterococcus faecium yang resisten terhadap vankomisin baik dengan atau tanpa bakteremia; pneumonia nosokomial (dapatan rumah sakit) dan pneumonia dapatan masyarakat yang disebabkan S. aureus atau S. pneumoniae; infeksi kulit dan jaringan lunak dengan komplikasi yang disebabkan oleh bakteri yang sensitif, seperti kaki diabetik, kecuali jika komplikasi dengan osteomielitis (infeksi tulang dan sumsum tulang); dan infeksi kulit dan jaringan lunak tanpa komplikasi yang disebabkan S. pyogenes atau S. aureus.[3] Obat ini tidak disarankan untuk digunakan pada pneumonia dapatan masyarakat atau infeksi kulit dan jaringan lunak tanpa komplikasi yang disebabkan oleh MRSA.[3] Di Britania Raya, indikasi yang didaftarkan hanya pengobatan pneumonia dan infeksi kulit dan jaringan lunak dengan kompllkasi.[12]
Infeksi kulit dan jaringan lunak[sunting | sunting sumber]
Dari hasil metaanalisis berbagai uji acak terkendali menyatakan bahwa linezolid lebih efektif dibandingkan dengan antibiotik glikopeptida (seperti vankomisin dan teikoplanin) dan antibiotik beta-laktam dalam pengobatan infeksi kulit dan jaringan lunak yang disebabkan bakteri Gram-positif,[13] dan dalam studi skala kecil mengonfirmasi keunggulan linezolid dibanding teikoplanin dalam pengobatan seluruh infeksi bakteri Gram-positif yang berat.[14]
Linezolid tampak lebih murah dan efektif dibandingkan dengan vankomisin dalam pengobatan infeksi kaki diabetik.[15] Dalam sebuah penelitian label terbuka pada tahun 2004, linezolid sama efektifnya dengan ampisilin/sulbaktam dan amoksisilin/asam klavulanat pada pasien tanpa riwayat penyakit lain. Sedangkan pada pasien dengan ulkus di kaki tanpa osteomielitis, linezolid jauh lebih unggul. Hanya saja kejadian efek samping pasien dengan pengobatan linezolid jauh lebih tinggi.[16][17] Namun, pada hasil meta-analisis tahun 2008 dari 18 uji acak terkendali menyatakan pengobatan infeksi kaki diabetik dengan linezolid mengalami kegagalan terapi yang sama seringnya dengan antibiotik lainnya, terlepas pasien memiliki riwayat osteomielitis atau tidak.[18]
Beberapa peneliti merekomendasikan penggunaan kombinasi obat yang lebih murah atau yang lebih efektif sebanding biaya (seperti kotrimoksazol dengan rifampisin atau klindamisin) sebelum mencoba mengggunakan linezolid dalam pengobatan infeksi kulit dan jaringan lunak ketika kerentanan dari bakteri penyebab diketahui.[17][19]
Pneumonia[sunting | sunting sumber]
Tidak terdapat perbedaan yang signifikan dalam tingkat keberhasilan pengobatan pneumonia di antara penggunaan linezolid, glikopeptida, atau antibiotik beta-laktam yang sesuai.[13] Tatalaksana klinis untuk pengobatan pneumonia dapatan masyarakat yang disusun American Thoracic Society dan Infectious Diseases Society of America merekomendasikan penggunaan linezolid terbatas ketika telah dipastikan MRSA menjadi penyebab infeksi atau diduga MRSA berdasarkan temuan klinis.[20] Pedoman penatalaksanaan dari British Thoracic Society tidak merekomendasikan penggunaan linezolid sebaai terapi lini pertama dan penggunaannya terbatas sebagai alternatif dari vankomisin.[21] Linezolid dapat digunakan sebagai terapi lini kedua dari pneumonia dapatan masyarakat yang disebabkan pneumokokus yang resisten terhadap penisilin.[20]
Pedoman penatalaksanaan di Amerika Serikat merekomendasikan penggunaan linezolid atau vankomisin sebagai terapi lini pertama untuk pneumonia nosokomial yang disebabkan MRSA.[22] Beberapa penelitian juga mengatakan bahwa linezolid lebih baik daripada vankomisin dalam pengobatan pneumonia nosokomial, terutama ventilator-associated pneumonia yang disebabkan MRSA. Hal tersebut karena penetrasi linezolid ke dalam cairan bronkiallebih tinggi dibandingkan vankomisin. Namun, terdapat beberapa permasalahan dalam rancangan studi, sehingga hasil bahwa linezolid lebih unggul dipertanyakan.[17] Terlepas dari itu, keunggulan linezolid seperti bioavailabilitas oral yang tinggi membuatnya mudah untuk beralih dari terapi intravena menjadi terapi oral. Selain itu, penggunaan pada pasien yang memiliki fungsi ginjal yang rendah tidak menjadi penghalang dalam penggunaan linezolid.[22] Hal ini berbeda dengan vankomisin, yang sangat sukar untuk menyesuaikan dosis pada pasien gagal ginjal.[22]
Lainnya[sunting | sunting sumber]
Pada umumnya, infeksi pada organ dalam seperti osteomielitis atau endokarditis infektif sebaiknya diobati dengan antibiotik bakterisida, bukan antibiotik bakteriostatik. Walau demikian, tetap dilakukan studi praklinis untuk menilai efikasi linezolid untuk infeksi tersebut dan telah digunakan untuk mengobati jenis infeksi tersebut dalam praktik klinis.[24] Linezolid menjadi pilihan terapi untuk endokarditis infektif yang disebabkan bakteri Gram-positif multi-resisten walau tidak terdapat bukti yang kuat untuk mendukung penggunaannya.[25][26] Hasil penggunaan linezolid dalam terapi endokarditis yang disebabkan enterokokus bervariasi, dengan sebagian kasus berhasil terobati dan sebagian lainnya gagal.[27][28][29][30][31][32] Pengobatan berbasis bukti (EBM) juga mendukung penggunaan linezolid pada infeksi tulang dan sendi seperti osteomielitis kronis. Hanya saja, efek samping dari linezolid perlu diperhatikan untuk penggunaan jangka panjang.[33][34][35][36][37][38]
Efek merugikan[sunting | sunting sumber]
Ketika digunakan dalam waktu yang singkat, linezolid merupakan obat yang relatif aman. Efek samping yang umum dari penggunaan linezolid termasuk diare (dilaporkan oleh 3-11% dari peserta uji klinis), sakit kepala (1-11%), mual (3-10%), muntah (1–4%), ruam (2%), konstipasi (2%), perubahan persepsi rasa (1–2%), dan perubahan warna lidah (0,2–1%). Infeksi jamur seperti sariawan dan kandidiasis vagina juga dapat terjadi karena linezolid, karena obat ini menekan flora bakteri normal dan membuka celah untuk infeksi jamur (sehingga disebut antibiotik kandidiasis).[5] Efek samping yang kurang umum (dan berpotensi lebih serius) termasuk reaksi alergi, pankreatitis, dan peningkatan transaminase (yang mungkin merupakan tanda kerusakan hati).[5][39] Tidak seperti beberapa antibiotik, seperti eritromisin dan kuinolon, linezolid tidak berpengaruh pada interval QT, suatu ukuran konduksi listrik jantung.[39] Efek samping pada anak-anak serupa dengan yang terjadi pada orang dewasa.
Seperti hampir semua antibiotik, linezolid telah dikaitkan dengan Clostridium difficile-associated diare (CDAD) dan kolitis pseudomembran. Kejadian kolitis pseudomembran jarang terjadi, yaitu sekitar satu dari dua ribu pasien dalam uji klinis.[40] C. difficile tampaknya rentan terhadap linezolid in vitro, dan linezolid bahkan dianggap sebagai pengobatan yang mungkin untuk CDAD.[41]
Interaksi obat[sunting | sunting sumber]
Linezolid merupakan inhibitor monoamin oksidase (MAOI) yang lemah, non-selektif, dan reversibel. Pasien yang menggunakan linezolid sebaiknya tidak meminumnya bersama obat MAOI lainnya, menghindari makanan yang kaya akan tiramin (seperti babi, keju, minuman beralkohol, acar, atau makanan yang diasapi), dan menghindari penggunaan obat serotonergik. Dari hasil pengawasan pascapemasaran, terdapat kejadian sindrom serotonin pada pasien yang menggunakan linezolid bersamaan atau segera setelah obat serotonergik, terutama obat golongan selective serotonin reuptake inhibitor (SSRI) seperti paroksetin dan sertralin.[39][42][43] Linezolid juga dapat merangsang efek peningkatan tekanan darah dari obat simpatomimetik seperti pseudoefedrin atau fenilpropanolamin.[44] Linezolid sebaiknya tidak diberikan bersamaan dengan petidin (meperidin) dalam kondisi apapun karena risiko terjadinya sindrom serotonin.
Linezolid tidak menghambat atau merangsang sitokrom P450 (CYP) yang berperan dalam metabolisme berbagai obat lainnya. Oleh karena itu, obat ini tidak memiliki interaksi yang berkaitan dengan CYP.[3]
Farmakologi[sunting | sunting sumber]
Mekanisme aksi[sunting | sunting sumber]

Linezolid, seperti oksazolidinon lainnya, adalah penghambat sintesis protein bakteri dan penghambat monoamine oksidase yang reversibel, lemah, dan non-selektif.[45] Sebagai inhibitor sintesis protein, linezolid menghentikan pertumbuhan dan reproduksi bakteri dengan mengganggu translasi messenger RNA (mRNA) menjadi protein di ribosom bakteri.[1] Linezolid menghambat translasi pada langkah pertama sintesis protein, inisiasi [46] tidak seperti kebanyakan inhibitor sintesis protein lainnya, yang menghambat pemanjangan.[6][47] Linezolid melakukannya dengan mencegah pembentukan kompleks inisiasi, terdiri dari subunit 30S dan 50S dari ribosom, tRNA, dan mRNA. Linezolid mengikat bagian 23S dari subunit 50S (pusat aktivitas transferase peptidil),[46] dekat dengan tempat pengikatan kloramfenikol, linkomisin, dan antibiotik lainnya. Karena mekanisme aksi yang unik ini, resistensi silang antara linezolid dan inhibitor sintesis protein lainnya sangat jarang atau tidak ada sama sekali.[48][49]
Pada 2008, struktur kristal linezolid terikat pada subunit 50S ribosom dari arkea Haloarcula marismortui telah didapatkan oleh tim ilmuwan dari Universitas Yale dan disimpan di Bank Data Protein.[50] Tim lain pada 2008 menentukan struktur linezolid yang terikat pada subunit 50S dari Deinococcus radiodurans. Para penulis mengusulkan model lebih teliti untuk mekanisme aksi oksazolidinon, yaitu bahwa linezolid menempati situs A dari subunit ribosom 50S, menginduksi perubahan konformasi yang mencegah tRNA memasuki situs dan akhirnya memaksa tRNA untuk terpisah dari ribosom.[51]
Farmakokinetik[sunting | sunting sumber]

Salah satu keunggulan linezolid yaitu memiliki bioavailabilitas oral absolut 100% karena penyerapannya yang cepat dan lengkap setelah pemberian oral. Dengan kata lain, seluruh dosis dari pemberian oral ini mencapai aliran darah, serupa jika diberikan secara suntikan (intravena).[1] Hal ini berarti, orang yang menerima linezolid suntikan dapat dialihkan ke linezolid oral segera setelah kondisinya memungkinkan. Sebagai perbandingan, antibiotik seperti vankomisin dan quinupristin/dalfopristin hanya dapat diberikan secara intravena.[47] Meminum linezolid dengan makanan sedikit memperlambat penyerapannya, tetapi hal ini tidak mempengaruhi area di bawah kurva.[52]
Pengikatan protein plasma linezolid adalah sekitar 31% (kisaran 4–32%) dan volume distribusinya pada keadaan tunak rata-rata 36.1–47.3 liter pada sukarelawan dewasa sehat.[1] Konsentrasi plasma puncak (Cmax) dicapai satu sampai dua jam setelah pemberian obat. Linezolid mudah didistribusikan ke semua jaringan tubuh selain matriks tulang dan jaringan adiposa putih.[53] Secara khusus, konsentrasi linezolid dalam cairan lapisan epitel (ELF) dari saluran pernapasan bagian bawah setidaknya setara dan seringkali lebih tinggi dari yang dicapai dalam serum (beberapa penulis telah melaporkan konsentrasi cairan bronkial hingga empat kali lebih tinggi dari konsentrasi serum), yang mungkin menjelaskan kemanjurannya dalam mengobati pneumonia. Namun, meta-analisis uji klinis menemukan bahwa linezolid tidak lebih unggul dari vankomisin, yang mencapai konsentrasi yang lebih rendah di ELF.[54] Konsentrasi cairan serebrospinal (CSF) bervariasi; konsentrasi puncak CSF lebih rendah daripada serum, karena difusi lambat melintasi sawar darah-otak[48] Waktu paruh rata-rata adalah tiga jam pada anak-anak, empat jam pada remaja, dan lima jam pada orang dewasa.[3]
Linezolid dimetabolisme di hati, dengan oksidasi cincin morfolin, tanpa keterlibatan sistem sitokrom P450. Jalur metabolisme ini mengarah ke dua metabolit tidak aktif utama (yang masing-masing menyumbang sekitar 45% dan 10% dari dosis yang diekskresikan pada kondisi tunak), satu metabolit minor, dan beberapa metabolit jejak.[55] Klirens linezolid bervariasi menurut usia dan jenis kelamin; tercepat pada anak-anak, dan 20% lebih rendah pada wanita dibandingkan pada pria.[3][39] Terdapat korelasi kuat antara klirens linezolid dan klirens kreatinin.[56]
Kimia[sunting | sunting sumber]

Farmakofor oksazolidinon — "cetakan" kimia yang penting untuk aktivitas antimikroba — terdiri dari bagian 1,3-oksazolidin-2-on dengan gugus aril pada posisi 3 dan gugus S-metil, dengan substituen lain yang menempel, pada posisi 5 (R-enansiomer dari semua oksazolidinon tidak memiliki sifat antibiotik).[57] Selain inti yang penting ini, linezolid juga mengandung beberapa karakteristik struktural yang meningkatkan efektivitas dan keamanannya. Substituen asetamida pada gugus 5-metil merupakan pilihan terbaik dalam hal kemanjuran antibakteri, dan digunakan di semua oksazolidinon yang lebih aktif. Sebenarnya, menyimpang terlalu jauh dari gugus asetamida pada posisi ini membuat obat kehilangan daya antimikrobanya, meskipun aktivitas lemah hingga sedang dipertahankan ketika digunakan beberapa gugus isosterik. Sebuah atom fluor pada posisi 3′ secara praktis menggandakan aktivitas in vitro dan in vivo, dan atom nitrogen penyumbang elektron dalam cincin morfolin membantu mempertahankan potensi antibiotik yang tinggi dan profil keamanan yang dapat diterima.[53][57]
Antikoagulan rivaroxaban (Xarelto) memiliki kemiripan struktural yang tinggi dengan linezolid: kedua obat berbagi farmakofor oksazolidinon, hanya berbeda pada tiga bidang (tambahan keton dan klorotiofen, dan kehilangan atom fluor). Namun kesamaan ini tampaknya tidak membawa signifikansi klinis.[58]
Resistensi[sunting | sunting sumber]
Resistensi dapatan terhadap linezolid dilaporkan pada awal 1999, pada dua pasien dengan infeksi Enterococcus faecium yang resisten terhadap banyak obat yang menerima obat melalui program penggunaan diperluas (penggunaan di luar uji klinis secara khusus untuk pasien dengan penyakit serius).[52] Staphylococcus aureus yang resisten terhadap linezolid pertama kali diisolasi pada 2001.[59]
Di Amerika Serikat, resistensi terhadap linezolid telah dipantau dan dilacak sejak 2004 melalui program bernama LEADER, yang dilakukan di 60 institusi medis di seluruh negara bagian. Resistensi tetap stabil dan sangat rendah—pada 2009 sebesar 0,34% secara keseluruhan.[60] Program serupa di seluruh dunia—"Zyvox Annual Appraisal of Potensi and Spectrum Study", atau ZAAPS—telah dilakukan sejak 2002. Hingga 2016[update], resistensi protein 23S rRNA dan/atau L3/L4 tetap menjadi mekanisme resistensi oksazolidinon utama pada E. faecium dan CoNS, sedangkan optrA muncul sebagai satu-satunya mekanisme resistensi pada E. faecalis.[61] Di Inggris dan Irlandia, tidak ada resistensi yang ditemukan pada stafilokokus yang dikumpulkan dari kasus bakteremia antara tahun 2001 dan 2006,[62] meskipun resistensi pada enterokokus telah dilaporkan.[63] Beberapa penulis telah memperkirakan bahwa resistensi pada E. faecium akan meningkat jika penggunaan linezolid terus berlanjut.[64] Namun demikian, linezolid terus menjadi agen antimikroba penting dengan aktivitas hampir sempurna (resistensi 0,05%).[56]
Sejarah[sunting | sunting sumber]
Obat jenis oksazolidinon yang dikenal sebagai monoamin oksidase inhibitor sebenarnya sudah ditemukan sejak tahun 1950an. Namun, manfaat antimikrobialnya ditemukan peneliti di EI duPony de Nemours pada tahun 1970an. Paten ozazolidinon didaftarkan duPont pada 1978, setelah terbukti efektif membasmi penyakit yang disebabkan bakteri dan jamur pada tanaman. Pada 1984, patennya didaftarkan lagi karena terbukti efektif membasmi infeksi bakteri pada hewan mamalia. Pada 1987, ilmuwan duPont menemukan bahwa oksazolidinon merupakan antibiotik yang efektif membasmi bakteri dengan mekanisme kerja yang baru. Namun, karena obat menyebabkan ketoksikan pada hati, maka pengembangannya dihentikan.
Pharmacia & Upjohn (sekarang Pfizer) melanjutkan penelitian ini pada tahun 1990an. Dan akhirnya, ditemukan linezolid.
Nama merk[sunting | sunting sumber]
Selain ketersediaan linelozid secara generik, antibiotik ini tersedia juga dalam bentuk obat bermerk, yang paling dikenal adalah Zyvox di Georgia, Chile, Argentina, Australia, China, Ecuador, Mesir, United Kingdom, Hong Kong, Indonesia, Irlandia, Korea Selatan, Malta, Malaysia, Selandia Baru, Filipina, Singapura, Thailand, Taiwan, Jepang, dan Amerika Serikat.
Keterjangkauan[sunting | sunting sumber]
Linezolid adalah antibiotik yang mahal dan sulit terjangkau oleh masyarakat kelas bawah, yang ironinya sering menderita infeksi bakteri yang resisten terhadap antibiotik lain. Namun hal ini bisa diatasi dengan rawat jalan yang didampingi pemberian linezolid secara oral, sehingga bisa diaplikasikan sendiri oleh pasien. Sehingga secara keseluruhan, biasanya linezolid lebih efektif dari sisi harga.
Referensi[sunting | sunting sumber]
- ^ a b c d e f g Roger C, Roberts JA, Muller L (Mei 2018). "Clinical Pharmacokinetics and Pharmacodynamics of Oxazolidinones". Clinical Pharmacokinetics. 57 (5): 559–575. doi:10.1007/s40262-017-0601-x. PMID 29063519.
- ^ a b c d e f g h i j "Linezolid Monograph for Professionals". Drugs.com (dalam bahasa Inggris). The American Society of Health-System Pharmacists. Diakses tanggal 2022-03-05.
- ^ a b c d e f "Zyvox- linezolid injection, solution Zyvox- linezolid tablet, film coated Zyvox- linezolid suspension". DailyMed. 17 Maret 2021. Diakses tanggal 2022-02-24.
- ^ a b World Health Organization (2021). World Health Organization model list of essential medicines: 22st list 2021. Geneva: World Health Organization. WHO/MHP/HPS/EML/2021.02. License: CC BY-NC-SA 3.0 IGO.
- ^ a b c d "Linezolid Side Effects: Common, Severe, Long Term". Drugs.com (dalam bahasa Inggris). Diakses tanggal 2022-02-24.
- ^ a b c Swaney SM, Aoki H, Ganoza MC, Shinabarger DL (Desember 1998). "The oxazolidinone linezolid inhibits initiation of protein synthesis in bacteria" (PDF). Antimicrobial Agents and Chemotherapy. 42 (12): 3251–5. doi:10.1128/AAC.42.12.3251. PMC 106030
 . PMID 9835522.[pranala nonaktif permanen]
. PMID 9835522.[pranala nonaktif permanen]
- ^ Mendes RE, Deshpande LM, Jones RN (April 2014). "Linezolid update: stable in vitro activity following more than a decade of clinical use and summary of associated resistance mechanisms". Drug Resistance Updates. 17 (1–2): 1–12. doi:10.1016/j.drup.2014.04.002. PMID 24880801.
- ^ Bouza, E.; Muñoz, P. (2001). "Linezolid: pharmacokinetic characteristics and clinical studies". Clinical Microbiology and Infection (dalam bahasa Inggris). 7: 75–82. doi:10.1046/j.1469-0691.2001.00061.x.
- ^ World Health Organization (2019). Critically important antimicrobials for human medicine (edisi ke-6th revision). Geneva: World Health Organization. hdl:10665/312266
 . ISBN 9789241515528.
. ISBN 9789241515528.
- ^ Wilson AP, Cepeda JA, Hayman S, Whitehouse T, Singer M, Bellingan G (Agustus 2006). "In vitro susceptibility of Gram-positive pathogens to linezolid and teicoplanin and effect on outcome in critically ill patients". The Journal of Antimicrobial Chemotherapy. 58 (2): 470–3. doi:10.1093/jac/dkl233
 . PMID 16735420.
. PMID 16735420.
- ^ Bozdogan B, Appelbaum PC (Februari 2004). "Oxazolidinones: activity, mode of action, and mechanism of resistance". International Journal of Antimicrobial Agents. 23 (2): 113–9. doi:10.1016/j.ijantimicag.2003.11.003. PMID 15013035.
- ^ MHRA (2014-12-11). "Linezolid: restricted indication". GOV.UK (dalam bahasa Inggris). Diakses tanggal 2022-03-05.
- ^ a b Falagas ME, Siempos II, Vardakas KZ (Januari 2008). "Linezolid versus glycopeptide or beta-lactam for treatment of Gram-positive bacterial infections: meta-analysis of randomised controlled trials". Lancet Infectious Diseases. 8 (1): 53–66. doi:10.1016/S1473-3099(07)70312-2. ISSN 1473-3099. PMID 18156089. Abstrak terstruktur dengan peninjauan mutu tersedia di DARE Diarsipkan 4 Oktober 2011 di Wayback Machine..
- ^ Tascini C, Gemignani G, Doria R, et al. (Juni 2009). "Linezolid treatment for gram-positive infections: a retrospective comparison with teicoplanin". Journal of Chemotherapy. 21 (3): 311–6. doi:10.1179/joc.2009.21.3.311. ISSN 1120-009X. PMID 19567352.
- ^ Chow I, Lemos EV, Einarson TR (2008). "Management and prevention of diabetic foot ulcers and infections: a health economic review". PharmacoEconomics. 26 (12): 1019–35. doi:10.2165/0019053-200826120-00005. PMID 19014203.
- ^ Lipsky BA, Itani K, Norden C (Januari 2004). "Treating foot infections in diabetic patients: a randomized, multicenter, open-label trial of linezolid versus ampicillin-sulbactam/amoxicillin-clavulanate". Clinical Infectious Diseases. 38 (1): 17–24. doi:10.1086/380449
 . PMID 14679443.
. PMID 14679443.
- ^ a b c Pigrau C, Almirante B (April 2009). "[Oxazolidinones, glycopeptides and cyclic lipopeptides]" [Oxazolidinones, glycopeptides and cyclic lipopeptides] (PDF). Enfermedades Infecciosas y Microbiologia Clinica (dalam bahasa Spanish). 27 (4): 236–46. doi:10.1016/j.eimc.2009.02.004. PMID 19406516. Diarsipkan dari versi asli (PDF) tanggal 23 Juli 2011.
- ^ Vardakas KZ, Horianopoulou M, Falagas ME (Juni 2008). "Factors associated with treatment failure in patients with diabetic foot infections: An analysis of data from randomized controlled trials". Diabetes Research and Clinical Practice. 80 (3): 344–51. doi:10.1016/j.diabres.2008.01.009. PMID 18291550.
- ^ Grammatikos A, Falagas ME (2008). "Linezolid for the treatment of skin and soft tissue infection". Expert Review of Dermatology. 3 (5): 539–48. doi:10.1586/17469872.3.5.539.
- ^ a b Mandell LA, Wunderink RG, Anzueto A, et al. (Maret 2007). "Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults". Clinical Infectious Diseases. 44 (Suppl 2): S27–72. doi:10.1086/511159
 . ISSN 1058-4838. PMID 17278083.
. ISSN 1058-4838. PMID 17278083.
- ^ BTS Pneumonia Guidelines Committee (30 April 2004). "BTS guidelines for the management of community acquired pneumonia in adults – 2004 update" (PDF). British Thoracic Society. Diarsipkan dari versi asli (PDF) tanggal 7 April 2009. Diakses tanggal 2022-03-05.
- ^ a b c American Thoracic Society; Infectious Diseases Society (Februari 2005). "Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia". American Journal of Respiratory and Critical Care Medicine. 171 (4): 388–416. doi:10.1164/rccm.200405-644ST. PMID 15699079.
- ^ Koya D, Shibuya K, Kikkawa R, Haneda M (Desember 2004). "Successful recovery of infective endocarditis-induced rapidly progressive glomerulonephritis by steroid therapy combined with antibiotics: a case report". BMC Nephrology. 5 (1): 18. doi:10.1186/1471-2369-5-18. PMC 544880
 . PMID 15610562.
. PMID 15610562.
- ^ Locke, Jeffrey B.; Finn, John; Hilgers, Mark; Morales, Gracia; Rahawi, Shahad; G. C., Kedar; Picazo, Juan José; Im, Weonbin; Shaw, Karen Joy (2010-12). "Structure-Activity Relationships of Diverse Oxazolidinones for Linezolid-Resistant Staphylococcus aureus Strains Possessing the cfr Methyltransferase Gene or Ribosomal Mutations". Antimicrobial Agents and Chemotherapy (dalam bahasa Inggris). 54 (12): 5337–5343. doi:10.1128/AAC.00663-10. ISSN 0066-4804. PMC 2981267
 . PMID 20837751. Diarsipkan dari versi asli tanggal 2022-02-24. Diakses tanggal 2022-02-24.
. PMID 20837751. Diarsipkan dari versi asli tanggal 2022-02-24. Diakses tanggal 2022-02-24.
- ^ Pankey GA, Sabath LD (Maret 2004). "Clinical relevance of bacteriostatic versus bactericidal mechanisms of action in the treatment of Gram-positive bacterial infections". Clinical Infectious Diseases. 38 (6): 864–70. doi:10.1086/381972
 . ISSN 1058-4838. PMID 14999632.
. ISSN 1058-4838. PMID 14999632.
- ^ Falagas ME, Manta KG, Ntziora F, Vardakas KZ (Agustus 2006). "Linezolid for the treatment of patients with endocarditis: a systematic review of the published evidence". Journal of Antimicrobial Chemotherapy. 58 (2): 273–80. doi:10.1093/jac/dkl219
 . PMID 16735427.
. PMID 16735427.
- ^ Babcock HM, Ritchie DJ, Christiansen E, Starlin R, Little R, Stanley S (Mei 2001). "Successful treatment of vancomycin-resistant Enterococcus endocarditis with oral linezolid". Clinical Infectious Diseases. 32 (9): 1373–5. doi:10.1086/319986
 . ISSN 1058-4838. PMID 11303275.
. ISSN 1058-4838. PMID 11303275.
- ^ Ang JY, Lua JL, Turner DR, Asmar BI (Desember 2003). "Vancomycin-resistant Enterococcus faecium endocarditis in a premature infant successfully treated with linezolid". The Pediatric Infectious Disease Journal. 22 (12): 1101–3. doi:10.1097/01.inf.0000101784.83146.0c. ISSN 0891-3668. PMID 14688576.
- ^ Archuleta S, Murphy B, Keller MJ (September 2004). "Successful treatment of vancomycin-resistant Enterococcus faecium endocarditis with linezolid in a renal transplant recipient with human immunodeficiency virus infection". Transplant Infectious Disease. 6 (3): 117–9. doi:10.1111/j.1399-3062.2004.00059.x. ISSN 1398-2273. PMID 15569227.
- ^ Zimmer SM, Caliendo AM, Thigpen MC, Somani J (Agustus 2003). "Failure of linezolid treatment for enterococcal endocarditis". Clinical Infectious Diseases. 37 (3): e29–30. doi:10.1086/375877. ISSN 1058-4838. PMID 12884185.
- ^ Tsigrelis C, Singh KV, Coutinho TD, Murray BE, Baddour LM (Februari 2007). "Vancomycin-Resistant Enterococcus faecalis Endocarditis: Linezolid Failure and Strain Characterization of Virulence Factors". Journal of Clinical Microbiology. 45 (2): 631–5. doi:10.1128/JCM.02188-06. PMC 1829077
 . PMID 17182759.
. PMID 17182759.
- ^ Berdal JE, Eskesen A (2008). "Short-term success, but long-term treatment failure with linezolid for enterococcal endocarditis". Scandinavian Journal of Infectious Diseases. 40 (9): 765–6. doi:10.1080/00365540802087209. ISSN 0036-5548. PMID 18609208.
- ^ Falagas ME, Siempos II, Papagelopoulos PJ, Vardakas KZ (Maret 2007). "Linezolid for the treatment of adults with bone and joint infections". International Journal of Antimicrobial Agents. 29 (3): 233–9. doi:10.1016/j.ijantimicag.2006.08.030. ISSN 0924-8579. PMID 17204407. Review.
- ^ Bassetti M, Vitale F, Melica G, et al. (Maret 2005). "Linezolid in the treatment of Gram-positive prosthetic joint infections". Journal of Antimicrobial Chemotherapy. 55 (3): 387–90. doi:10.1093/jac/dki016
 . PMID 15705640.
. PMID 15705640.
- ^ Aneziokoro CO, Cannon JP, Pachucki CT, Lentino JR (Desember 2005). "The effectiveness and safety of oral linezolid for the primary and secondary treatment of osteomyelitis". Journal of Chemotherapy. 17 (6): 643–50. doi:10.1179/joc.2005.17.6.643. ISSN 1120-009X. PMID 16433195.
- ^ Senneville E, Legout L, Valette M, et al. (Agustus 2006). "Effectiveness and tolerability of prolonged linezolid treatment for chronic osteomyelitis: a retrospective study". Clinical Therapeutics. 28 (8): 1155–63. doi:10.1016/j.clinthera.2006.08.001. ISSN 0149-2918. PMID 16982292.
- ^ Rao N, Hamilton CW (Oktober 2007). "Efficacy and safety of linezolid for Gram-positive orthopedic infections: a prospective case series". Diagnostic Microbiology and Infectious Disease. 59 (2): 173–9. doi:10.1016/j.diagmicrobio.2007.04.006. ISSN 0732-8893. PMID 17574788.
- ^ Papadopoulos A, Plachouras D, Giannitsioti E, Poulakou G, Giamarellou H, Kanellakopoulou K (April 2009). "Efficacy and tolerability of linezolid in chronic osteomyelitis and prosthetic joint infections: a case-control study". Journal of Chemotherapy. 21 (2): 165–9. doi:10.1179/joc.2009.21.2.165. ISSN 1120-009X. PMID 19423469.
- ^ a b c d French, Gary (2003-05). "Safety and tolerability of linezolid". The Journal of Antimicrobial Chemotherapy. 51 Suppl 2: ii45–53. doi:10.1093/jac/dkg253. ISSN 0305-7453. PMID 12730142.
- ^ Owens, Jr., Robert C.; Donskey, Curtis J.; Gaynes, Robert P.; Loo, Vivian G.; Muto, Carlene A. (2008-01-15). "Antimicrobial‐Associated Risk Factors for Clostridium difficile Infection". Clinical Infectious Diseases (dalam bahasa Inggris). 46 (s1): S19–S31. doi:10.1086/521859. ISSN 1058-4838.
- ^ Peláez, T.; Alonso, R.; Pérez, C.; Alcalá, L.; Cuevas, O.; Bouza, E. (2002-05). "In vitro activity of linezolid against Clostridium difficile". Antimicrobial Agents and Chemotherapy. 46 (5): 1617–1618. doi:10.1128/AAC.46.5.1617-1618.2002. ISSN 0066-4804. PMC 127182
 . PMID 11959617.
. PMID 11959617.
- ^ Lawrence KR, Adra M, Gillman PK (Juni 2006). "Serotonin toxicity associated with the use of linezolid: a review of postmarketing data". Clinical Infectious Diseases. 42 (11): 1578–83. doi:10.1086/503839
 . PMID 16652315.
. PMID 16652315.
- ^ Huang V, Gortney JS (Desember 2006). "Risk of serotonin syndrome with concomitant administration of linezolid and serotonin agonists". Pharmacotherapy. 26 (12): 1784–93. doi:10.1592/phco.26.12.1784. PMID 17125439.
- ^ Stalker DJ, Jungbluth GL (2003). "Clinical pharmacokinetics of linezolid, a novel oxazolidinone antibacterial". Clinical Pharmacokinetics. 42 (13): 1129–40. doi:10.2165/00003088-200342130-00004. PMID 14531724.
- ^ Renslo, Adam R (2010-05). "Antibacterial oxazolidinones: emerging structure–toxicity relationships". Expert Review of Anti-infective Therapy (dalam bahasa Inggris). 8 (5): 565–574. doi:10.1586/eri.10.26. ISSN 1478-7210.
- ^ a b Zhanel, George G.; Love, Riley; Adam, Heather; Golden, Alyssa; Zelenitsky, Sheryl; Schweizer, Frank; Gorityala, Bala; Lagacé-Wiens, Philippe R. S.; Rubinstein, Ethan (2015-02). "Tedizolid: A Novel Oxazolidinone with Potent Activity Against Multidrug-Resistant Gram-Positive Pathogens". Drugs (dalam bahasa Inggris). 75 (3): 253–270. doi:10.1007/s40265-015-0352-7. ISSN 0012-6667.
- ^ a b Ament, Paul W.; Jamshed, Namirah; Horne, John P. (2002-02-15). "Linezolid: its role in the treatment of gram-positive, drug-resistant bacterial infections". American Family Physician. 65 (4): 663–670. ISSN 0002-838X. PMID 11871684.
- ^ a b Herrmann DJ, Peppard WJ, Ledeboer NA, Theesfeld ML, Weigelt JA, Buechel BJ (December 2008). "Linezolid for the treatment of drug-resistant infections". Expert Review of Anti-infective Therapy. 6 (6): 825–48. doi:10.1586/14787210.6.6.825. ISSN 1478-7210. PMID 19053895.
- ^ Moellering RC (January 2003). "Linezolid: the first oxazolidinone antimicrobial" (PDF). Annals of Internal Medicine. 138 (2): 135–42. doi:10.7326/0003-4819-138-2-200301210-00015. ISSN 0003-4819. PMID 12529096.
- ^ Bank, RCSB Protein Data. "RCSB PDB - 3CPW: The structure of the antibiotic LINEZOLID bound to the large ribosomal subunit of HALOARCULA MARISMORTUI". www.rcsb.org (dalam bahasa Inggris). Diakses tanggal 2022-02-24.
- ^ Wilson, Daniel N.; Schluenzen, Frank; Harms, Joerg M.; Starosta, Agata L.; Connell, Sean R.; Fucini, Paola (2008-09-09). "The oxazolidinone antibiotics perturb the ribosomal peptidyl-transferase center and effect tRNA positioning". Proceedings of the National Academy of Sciences of the United States of America. 105 (36): 13339–13344. doi:10.1073/pnas.0804276105. ISSN 1091-6490. PMC 2533191
 . PMID 18757750.
. PMID 18757750.
- ^ a b Birmingham, Mary C.; Rayner, Craig R.; Meagher, Alison K.; Flavin, Susan M.; Batts, Donald H.; Schentag, Jerome J. (2003-01-15). "Linezolid for the Treatment of Multidrug‐Resistant, Gram‐Positive Infections: Experience from a Compassionate‐Use Program". Clinical Infectious Diseases (dalam bahasa Inggris). 36 (2): 159–168. doi:10.1086/345744. ISSN 1058-4838.
- ^ a b Barbachyn MR, Ford CW (May 2003). "Oxazolidinone structure-activity relationships leading to linezolid". Angewandte Chemie International Edition in English. 42 (18): 2010–23. doi:10.1002/anie.200200528. ISSN 1433-7851. PMID 12746812.
- ^ Kalil AC, Murthy MH, Hermsen ED, Neto FK, Sun J, Rupp ME (September 2010). "Linezolid versus vancomycin or teicoplanin for nosocomial pneumonia: a systematic review and meta-analysis" (PDF). Critical Care Medicine. 38 (9): 1802–8. doi:10.1097/CCM.0b013e3181eb3b96. PMID 20639754.
- ^ Dryden, M. S. (2011-05-01). "Linezolid pharmacokinetics and pharmacodynamics in clinical treatment". Journal of Antimicrobial Chemotherapy (dalam bahasa Inggris). 66 (Supplement 4): iv7–iv15. doi:10.1093/jac/dkr072. ISSN 0305-7453.
- ^ a b Zahedi Bialvaei A, Rahbar M, Yousefi M, Asgharzadeh M, Samadi Kafil H (February 2017). "Linezolid: a promising option in the treatment of Gram-positives". The Journal of Antimicrobial Chemotherapy. 72 (2): 354–364. doi:10.1093/jac/dkw450. PMID 27999068.
- ^ a b Brickner SJ (1996). "Oxazolidinone antibacterial agents". Current Pharmaceutical Design. 2 (2): 175–94.
- ^ European Medicines Agency (2011). "CHP Assessment Report for Xarelto (EMA/CHMP/301607/2011)" (PDF). Diarsipkan dari versi asli (PDF) tanggal 30 January 2012. Diakses tanggal 2022-03-05.
- ^ Wilson, P. (2003-01-01). "Linezolid resistance in clinical isolates of Staphylococcus aureus". Journal of Antimicrobial Chemotherapy. 51 (1): 186–188. doi:10.1093/jac/dkg104.
- ^ Farrell, David J.; Mendes, Rodrigo E.; Ross, James E.; Sader, Helio S.; Jones, Ronald N. (2011-08). "LEADER Program results for 2009: an activity and spectrum analysis of linezolid using 6,414 clinical isolates from 56 medical centers in the United States". Antimicrobial Agents and Chemotherapy. 55 (8): 3684–3690. doi:10.1128/AAC.01729-10. ISSN 1098-6596. PMC 3147616
 . PMID 21670176.
. PMID 21670176.
- ^ Mendes, Rodrigo E; Deshpande, Lalitagauri; Streit, Jennifer M; Sader, Helio S; Castanheira, Mariana; Hogan, Patricia A; Flamm, Robert K (2018-07-01). "ZAAPS programme results for 2016: an activity and spectrum analysis of linezolid using clinical isolates from medical centres in 42 countries". Journal of Antimicrobial Chemotherapy (dalam bahasa Inggris). 73 (7): 1880–1887. doi:10.1093/jac/dky099. ISSN 0305-7453.
- ^ Hope R, Livermore DM, Brick G, Lillie M, Reynolds R (November 2008). "Non-susceptibility trends among staphylococci from bacteraemias in the UK and Ireland, 2001–06". The Journal of Antimicrobial Chemotherapy. 62 Suppl 2 (Suppl 2): ii65–74. doi:10.1093/jac/dkn353. PMID 18819981.
- ^ Auckland C, Teare L, Cooke F, Kaufmann ME, Warner M, Jones G, Bamford K, Ayles H, Johnson AP (November 2002). "Linezolid-resistant enterococci: report of the first isolates in the United Kingdom". The Journal of Antimicrobial Chemotherapy. 50 (5): 743–6. doi:10.1093/jac/dkf246. PMID 12407134.
- ^ Scheetz MH, Knechtel SA, Malczynski M, Postelnick MJ, Qi C (June 2008). "Increasing Incidence of Linezolid-Intermediate or -Resistant, Vancomycin-Resistant Enterococcus faecium Strains Parallels Increasing Linezolid Consumption". Antimicrobial Agents and Chemotherapy. 52 (6): 2256–9. doi:10.1128/AAC.00070-08. PMC 2415807
 . PMID 18391028.
. PMID 18391028.